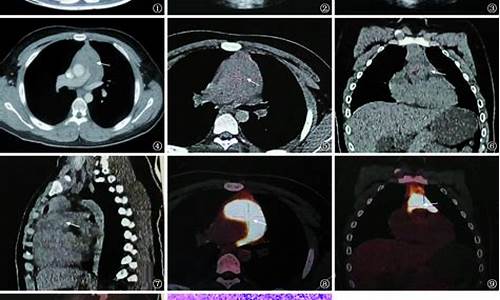
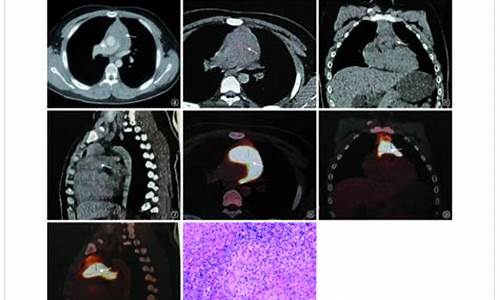
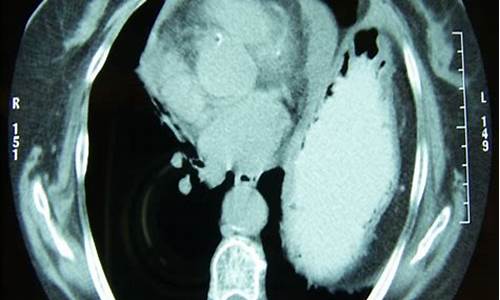
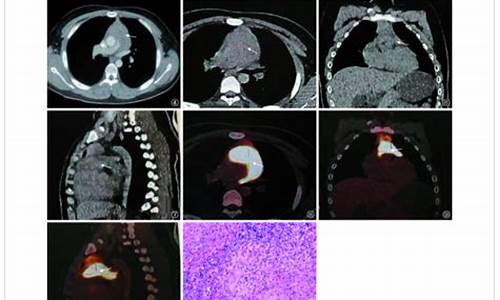
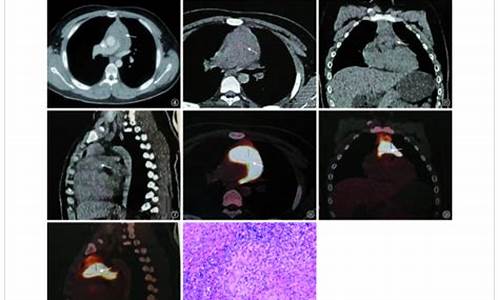
心包结核病可以申请特殊病种吗为什么_结核性心包炎治疗费用
1.异地办理慢性疾病需要什么手续
2.患上狭窄性心包炎,这种病严重吗?
3.心包积液,装心脏起搏器一年后,胸腔积液什么原因

患有结核性脊髓炎需要积极治疗,可是结核性脊髓炎能否治愈呢?
本身来说结核病可发生于全身的各个部位,最常见的是肺部,其他有胸膜、淋巴结、腹膜、肠、骨骼、心包以及脊髓膜等。结核病发病是由于结核菌入侵机体后,当机体抵抗力低的情况下容易发病。
而结核性的脊髓炎属于肺外结核,治疗一样遵循早期、规律、全程、适量、联合五项原则规范治疗。整个化疗方案分为巩固期和强化期两个阶段,主要是用抗结核药治疗,疗程一般较长,在一年或者一年半以上,具体要根据个人的病情而定。一般来说,结核性脊髓炎是可以治愈的,除非是耐药菌感染,治疗比较困难。
异地办理慢性疾病需要什么手续
心包积液 心包积液是指由于心包病变在心包腔内出现液态物的症状.心包积液分析对心包疾病的诊断与治疗有重要的指导意义。同时,心包积液分析结果应结合临床症状及其他检查指标如血清学肿瘤标记物、自身抗体标记物与结核标记物进行综合评价。 一 心包积液分析心包积液分析能够建立性、细菌性、结核性、真菌性、胆固醇性与恶性心包炎。心包积液分析结果也应与临床表现相结合。对怀疑恶性肿瘤的患者,应该检查细胞学与肿瘤标记物如癌胚抗原 (CEA),甲胎蛋白 (AFP), 糖链抗原CA 125、CA 72-4、CA15-3、CA 19-9、 CD-30、CD-25等。对怀疑结核性心包炎患者,应检查抗酸杆菌染色、分支杆菌培养、腺苷脱氨酶(ADA)、γ干扰素与结核的PCR检查。CEA增高,ADA(腺苷脱氨酶)降低可鉴别肿瘤与结核性心包积液。 此外,较高水平的ADA 对心包缩窄有预测价值。但是,必须认识到对结核诊断,PCR敏感性与ADA相似(75% vs 83%),但前者特异性更高(100% vs 78%)。对疑有细菌感染者,应同时做心包液与周身血液厌氧需氧菌培养3次。亲心脏PCR分析可协助鉴别性或自身免疫性心包炎。对心包积液的比重分析(>1015)、蛋白含量(>3.0 g/dL; 心包积液/血清 比值 >0.5)、LDH (>200 mg/dL;血清/心包积液>0.6)、葡萄糖(渗出液 vs 漏出液:77.9±41.9 vs 96.1±50.7 mg/dL )可以鉴别渗出液与漏出液,但是,并不具有直接诊断价值。化脓性积液中葡萄糖值显著降低。WBC计数极低支持黏液水肿;单核细胞显著增高恶性肿瘤或甲状腺功能减退;类风湿病或细胞感染者中性粒细胞均可增高。与细菌培养相比,Gram染色特异性虽高(99%),但敏感性仅38%。联合测定上皮膜抗原、CEA与波形蛋白免疫细胞化学染色可协助鉴别反应性间皮细胞与腺癌细胞。 二 结核疾病相关标记物 结核菌素试验主要用于测定人群中结核分枝杆菌的感染,用于诊断结核病是困难的,在发展中国家,由于人群感染率很高加上大面积接种卡介苗,许多健康人结核菌素试验呈阳性反应,但通常接种卡介苗后仅为弱反应,反应直径<10 mm。结核菌素试验阳性反应愈强,作为支持结核病的根据就愈重要,特别是强阳性反应对于儿童有价值,尤其是婴幼儿;另一方面,阴性反应并不能排除结核病。 腺苷脱氨酶主用来胸腔积液的检验,但部分非结核性胸液仍有升高的特例,不能完全用来作结核性胸水的鉴别。结明实验、ICT-TB卡与TB快速卡上述都是结核的血清学诊断方法,简便快捷,是结核的诊断手段,但还不是诊断结核的金标准。结明实验即测定血清中脂阿拉伯甘露糖抗体;特异性较强,有人认为特异性95%以上,敏感性60%左右;ICT-TB卡用5种结核菌抗原(1种为38 kD、两种分泌蛋白和两种标记蛋白)包被层析条,故可同时检测5种结核菌抗原的抗体,同时又因这5种重组抗原纯度很高,所以检测特异性很强。TB快速卡即测定抗糖脂抗原的抗体。似乎这3种监测方法的测定性能近似。 ADA为腺苷脱氨酶,目前临床上主用来胸腔积液的检验上,用来作结核性胸水与其它的鉴别。腺苷脱氨酶在体内广泛分布,主要为催化水解腺苷为肌苷和氨的作用,据文献报道该指标在结核性胸液中明显增高,在恶性胸液中明显降低,故可用来作鉴别之用,但部分非结核性胸液仍有升高的特例,因此尚结合临床综合考虑。 痰涂片及心包积液标本抗酸杆菌检查是利用结核分枝杆菌抗酸染色性的涂片镜检是结核病病原学诊断的直接提示,也是临床早期诊断、判定疗效、估价病情和流行病学监控十分重要的依据。 所有怀疑结核病和非结核分枝杆菌病的痰标本及心包积液标本均应送分枝杆菌培养。 三 肿瘤疾病相关标记物 在肿瘤的研究和临床实践中,早期发现、早期诊断、早期治疗是关键。肿瘤标志物(Tumor Marker TM)在肿瘤普查、诊断、判断预后和转归、评价治疗疗效和高危人群随访观察等方面都具有较大的实用价值。肿瘤标志物检测与临床血清是测定肿瘤标志物最常用的样品,但由于血液的稀释作用,检测的阳性率有一定的局限性,若能直接收集肿瘤组织或其附近组织分泌的体液进行测定,可提高检测灵敏度和特异性。因此,在心包疾病的诊断与治疗中,应将血清与心包积液同时送检肿瘤标记物检查从而综合评价。 甲胎蛋白(AFP):AFP在胚胎期是功能蛋白,合成于卵黄囊、肝和小肠,脐带血含量为1000~5000 μg/L,1年内降为成人水平<40 μg/L,终生不变。原发性肝细胞癌约70%以上AFP在400 μg/L以上,多逐渐升高,亦有不高于400 μg/L,甚至在正常水平的患者。 癌胚抗原(CEA):CEA是一种酸性糖蛋白,胚胎期在小肠、肝脏、胰腺合成,成人血清含量极低。CEA l965年被发现时,认为是结肠癌的标志物(60%~90%患者升高),但以后发现胰腺癌(80%)、胃癌(60%)、肺癌(75%)和乳腺癌(60%)也有较高表达。 糖蛋白抗原是由于细胞膜成分异常糖基化而形成的抗原。 糖蛋白抗原CA50:是一种唾液酸酯和唾液酸糖蛋白,正常组织中一般不存在,当细胞恶变时,糖基化酶被激活,造成细胞表面糖基结构改变而成为CA50标志物。正常血<20 μg/L,许多恶性肿瘤患者血中皆可升高,如66.6%的肺癌、88.2%的肝癌、68.9%的胃癌、88.5%的卵巢或子宫颈癌、94.4%胰或胆管癌,其他如直肠癌、膀脏癌等皆有70%以上是升高的。 CA125:最初认为是卵巢癌特异的,但深入研究,它也是一种广谱的标志物。正常值以35 U/mL为界,82.2%卵巢癌、58%胰腺癌、32%肺癌,及其他非妇科肿瘤皆有不同程度的升高,但作为卵巢癌的诊断是个重要的标志物,与病程有关。 CAl5-3:是乳腺细胞上皮表面糖蛋白的变异体,近年推出作为乳腺癌标志物,正常<40 U/mL哺乳期妇女或良性乳腺肿瘤皆低于此值。乳腺癌晚期100%,其他 期75%此值明显升高。同样,该标志物也是广谱的,可见于50%肝细胞癌、53%肺癌、34%卵巢癌患者。由于CEA在乳腺癌中也有诊断价值,如两者联合将可提高10%阳性率。 CA19-9:CAl9-9为唾液酸化的乳-N-岩藻戊糖II,是一种类粘蛋白的糖蛋白成分,与Lewis血型成分有关。血清内正常值<37 U/mL(>95%),异常升高也是在多种肿瘤出现,如79%胰腺癌、58%结肠癌、49%肝癌、67%胃癌,如胆囊癌、肺癌、乳腺癌皆有10%左右是升高的。 CA549:CA549也是乳腺癌的标志物,它是一种酸性糖 蛋白,大部分健康女性<11 U/mL,异常升高者比例并不高,可见于50%乳腺癌、卵巢癌、40%前列腺癌、33%肺癌患者。由此,作为乳腺癌的早期诊断,CA则还较欠缺,应联合应用其它TM。 CA72-4:CA72-4是一种高分子量糖蛋白,正常人血清中含量<6 U/mL,异常升高在各种消化道肿瘤、卵巢癌均可产生。对于胃癌的检测特异性较高,以>6 U/mL为 临界值。良性胃病仅<1%者升高,而胃癌升高者比例可达42.6%,如与CAl9-9同时检测,阳性率可达56%。 CA242:是一种粘蛋白型糖抗原,可作为胰腺癌和结肠癌校好的肿瘤标志物,其灵敏度与CA19-9相仿,但特异性、诊断效率则优于CA19-9。 细胞角蛋白19 (CYFRA21-1)细胞角蛋白是细胞体的中间丝,根据其分子量和等电点不同可分为20种不同类型,其中细胞角蛋白19在肺癌诊断中有很大价值,是小细胞肺癌的重要标志物。在肺癌的血清浓度阈值为2.2 μg/L,其敏感性、特异性及准确性分别为57.7%、91.9%和64.9%。从组织学角度看,鳞癌的敏感性 (76.5%)较腺癌(47.8%)为高,也高于SCC对两者的诊断率。细胞角蛋白19与CEA联合应用,诊断非小细胞肺癌符合率已可达到78%。 神经原特异性烯醇化酶(NSE):血清NSE是神经内分泌肿瘤的特异性标志,如神经母细胞瘤、甲状腺髓质癌和小细胞肺癌(70%升高)。正常人血清NSE水平<12.5 U/mL目前,NSE已作为小细胞肺癌重要标志物之一。 四 自身免疫疾病相关标记物 心包积液分析结果应结合临床症状及其他检查指标如血清学肿瘤标记物、自身抗体标记物与结核标记物进行综合评价。自身免疫性疾病患者血循环中常出现针对自身组织器官、细胞及细胞内成分的抗体,称为自身抗体。自身抗体是自身免疫性疾病的重要标志。每种自身免疫性疾病都伴有特征性的自身抗体谱。自身抗体检测在诊断自身免疫性疾病、判断疾病的活动程度、观察治疗效果、指导临床用药等具有重要的临床意义。病人血液中存在高效价自身抗体是自身免疫病的特点之一,也是临床确诊自身免疫性疾病的重要标志之一。主要自身免疫性抗体及其临床意义如下: ANA(Antinuclear antibodies)是一类能与多种细胞核抗原反应的自身抗体,许多自身免疫性疾病都可以出现阳性。如系统性红斑性狼疮(SLE)、混合结缔组织病(MTCD)、干燥症(SS)、全身性硬皮病(PSS)。ANA测定在许多胶原病病人均可呈阳性,需进一步作抗DNA抗体和抗ENA抗体测定鉴别。 抗-dsDNA抗体(double-stranded DNA)在SLE病人的血清中常常可以检测到。美国风湿病学研究院把它作为SLE分类标准的指标之一。 抗-SS-A (Ro) 在SLE、风湿性关节炎(RA)、干燥综合症病人血清中常常可以检测到SS-A抗体,此外在硬皮病、新生儿红斑性狼疮(NLE)病人也可检测到。 抗-SS-B (La) 在SLE、风湿性关节炎(RA)、干燥综合症病人血清中常常可以检测到SS-B抗体,在硬皮病、新生儿红斑性狼疮(NLE)病人也可检测到。SS-B抗体一般与SS-A抗体同时出现。若病人血清中可检测到SS-A抗体而不伴有SS-B抗体的出现,此病人继发肾炎的风险较大。 抗-Sm:30%的SLE病人可检测到抗-Sm抗体,在肾炎病人和某些中枢神经严重损伤的病人也可检测到。 抗-RNP:高达50%的SLE病人和95%的MCTD病人血清中可检测到此抗体,典型的MCTD病人血清中可检测到高滴度的针对Sm/RNP免疫复合物的抗-RNP抗体,而往往检测不到抗-Sm抗体。 抗-Scl-70:40%的硬皮病和20-30%的全身性硬皮病患者中可检测到此抗体,很少在其它自身风湿性疾病中出现。 抗-Jo-1 :20-30%的多发性肌炎/皮肌炎(Polymyositis/Dermatomyositis),30-40%的多发性肌炎患者和高达60%的多发性肌炎伴有间质性肺疾病患者血清中可检测到抗-Jo-1抗体。其它胶原性疾病中很少检出此抗体。 抗-着丝点抗体:49%~96%的CREST综合症病人可检出抗-着丝点抗体(Anti-Centromere),并伴有雷诺现象(Raynaud's phenomenon)。临床报告病例中硬皮病伴有胆汁性肝硬化病人此抗体也可呈阳性。 抗-线粒体抗体:抗-线粒体抗体(Anti-Mitochondria)对诊断肝脏疾病很有价值。95%的原发性胆汁性肝硬化病人可检出滴度较高的抗-线粒体抗体。 小结 结核菌素试验主要用于测定人群中结核分枝杆菌的感染; 肿瘤标志物在肿瘤普查、诊断、判断预后和转归、评价治疗疗效和高危人群随访观察等方面都具有较大的实用价值; 自身抗体检测在诊断自身免疫性疾病、判断疾病的活动程度、观察治疗效果、指导临床用药等具有重要的临床意义。
患上狭窄性心包炎,这种病严重吗?
1.首先在社保经办机构填写《城镇职工基本医疗保险门诊特殊病种申请单》,选择异地安置就诊医院中的一家医院,作为门诊慢定点医院,并准备一份反映相关病情的住院病历。
2.申报时需递交《城镇职工基本医疗保险门诊特殊病种申请单》和住院病历,由经办人员提交地区人社局专家组审核。
3.审批后通知申请人在社保经办机构进行登记备案。登记之日后发生的门诊费用与登记医院、登记病种相符的,且每次开药量不超过15天的,可以按门诊慢进行报销;
报销时所需材料:医保卡、医保本、慢病申请登记单、门诊、明细清单、门诊病历、复处方、检查化验项目需提供报告单。
常见的慢:
1、呼吸系统:慢性阻塞性肺气肿、哮喘、慢性肺心病、慢性呼吸衰竭、矽肺、肺纤维化;
2、循环系统:慢性心力衰竭、冠心病、先天性心脏病、高血压、心脏瓣膜病、慢染性心内膜炎、心肌疾病、慢性心包炎;
3、消化系统:慢性胃炎、消化性溃疡、肠结核、慢性肠炎、慢性腹泻、慢性肝炎、肝硬化、慢性胰腺炎、慢性胆囊炎;
4、泌尿系统:慢性肾炎、慢性肾衰、泌尿系慢性炎症;
5、血液系统:慢性贫血、慢性粒细胞白血病、慢性淋巴细胞白血病、慢性淋巴瘤;
6、内分泌系统:慢性淋巴细胞性甲状腺炎、甲亢、甲减;
7、代谢和营养:糖尿病、营养缺乏病、痛风、骨质疏松;
8、代谢疾病:糖尿病;
9、风湿性疾病:系统性红斑狼疮、系统性硬皮病、类风湿性关节炎(严重);
10、神经疾病:脑血管病、多发性硬化、震颤麻痹、运动神经元病、重症肌无力;
11、精神疾病:精神分裂症;
12、其它:结核、股骨头坏死、慢性骨髓炎。
法律依据:
《中华人民共和国社会保险法》
第二十九条 参保人员医疗费用中应当由基本医疗保险基金支付的部分,由社会保险经办机构与医疗机构、药品经营单位直接结算。
社会保险行政部门和卫生行政部门应当建立异地就医医疗费用结算制度,方便参保人员享受基本医疗保险待遇。
心包积液,装心脏起搏器一年后,胸腔积液什么原因
患上狭窄性心包炎,这种病严重吗?缺血性心脏病是由冠状动脉血流不平衡和冠状动脉功能或器质性改变引起的心肌需求引起的。心绞痛和心肌梗死是最常见的OS。遗传因素也是该疾病的危险因素之一。冠状动脉。三十多年后。毫无疑问,人们会变老。血管的老化表现为动脉硬化,这是不可抗拒的。这是因为时间和血管硬化的程度不同!如果孩子从小跟随他们的长辈(如祖父母、父母和母亲)。
他们将受到他们的旧习惯和家庭生活习惯的影响。随着时间的推移,他们还会吸烟、酗酒、熬夜和玩耍。喜欢吃肉的肥胖家庭往往有肥胖的孩子,也会将高脂血症传给他们的孩子。吸烟、酗酒和熬夜的家庭成员也会影响家庭中的其他人,这是不能人为改变的。此外,年龄是一样的。年龄的增长和心血管疾病的高发病率之间有着明显的联系。
心血管疾病的发病率会随着年龄的增长而增加。这是一个自然发展过程。聚集现象。研究发现,有冠心病家族史的人的冠心病发病率是无冠心病家族史的人的两倍~3.9倍因此,家族史是冠心病的独立危险因素,其病因除与基因有关外,还与其他冠心病危险因素有关。
这两层膜位于心脏外,即内脏层和壁层。关于Aguda心包炎发生在人体内的原因,目前尚无明确的解释依据,但有许多原因可导致急性心包炎。人体受到、细菌和结核病等感染。出血性胰腺炎是一种导致死亡的原发性自然疾病或原发性暴力,符合基本死亡原因的定义,“暴饮暴食”行为是导致身体原有潜在疾病恶化和死亡的因素,这称为诱导。诱导属于轻度和暂时变无冠心病家族史的。
按照病因分类可以有:
感染性疾病
胸膜炎(结核病、各类感染)、膈下炎症肺结核、各类肺感染、肺结核。
2.循环系统疾患
上腔静脉受阻、充血性心力衰竭、缩窄性心包炎。
3.肿瘤
恶性肿瘤、胸膜间皮瘤。
4.肺梗死
5.血管瘤破裂、胸导管受阻
6.低蛋白血症、肾病综合征、肝硬化
7.其他疾患
黏液性水肿、物过敏、放射反应、风湿热、系统性红斑狼疮、胸部后、气胸、胸腔穿刺术后继发化脓染外伤、气胸(伴胸膜粘连带撕裂)、外伤致胸导管破裂、丝虫病。
胸腔积液以渗出性胸膜炎最为常见。肿瘤(如肺癌、癌、淋巴瘤等)累及胸膜,使其表面通透性增加,或淋巴引流受阻,或伴有阻塞性肺炎累及胸膜,均可引起渗出性胸腔积液。偶因胸导管受阻,形成乳糜胸。如心包受累而产生心包积液,或因上腔静脉受阻而使血管内静水压升高,或因恶性肿瘤所致营养不良性低蛋白血症,胸腔积液可为漏出液。
声明:本站所有文章资源内容,如无特殊说明或标注,均为采集网络资源。如若本站内容侵犯了原著者的合法权益,可联系本站删除。